Mieć go na oku
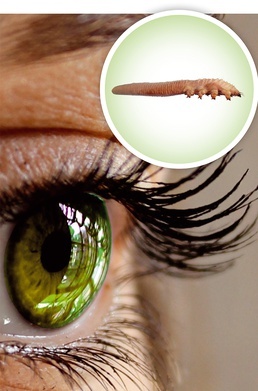
Choć niewielkich rozmiarów, potrafi dość mocno zaburzyć widzenie. Nużeniec – co to jest i jak się go pozbyć?
Problem z oczami pojawia się najczęściej wtedy, kiedy zaczynamy odczuwać świąd, łzawienie czy pieczenie. Oczy są zaczerwienione i zauważamy, że nasze rzęsy są słabe i wypadają. Przy tak niepokojących objawach warto wybrać się do laboratorium i wykonać niedrogie badanie na obecność nużeńca. Jest to pasożyt, który upodobał sobie nasze rzęsy, a dokładniej mieszki włosowe wokół oka. Powoduje wiele nieprzyjemnych dolegliwości, głównie dermatologicznych i okulistycznych. Nie można ich bagatelizować, bo jego obecność może powodować poważne konsekwencje zdrowotne.
To dla nas sygnał, że cenisz rzetelne dziennikarstwo jakościowe. Czytaj, oglądaj i słuchaj nas bez ograniczeń.
Czytasz fragment artykułu
Subskrybuj i czytaj całość
już od 14,90 zł
Poznaj pełną ofertę SUBSKRYPCJI
aktualna ocena | |
głosujących | |
 Ocena |
bardzo słabe |
słabe |
średnie |
dobre |
super |
Ocena |
bardzo słabe |
słabe |
średnie |
dobre |
super |
Z przepastnych archiwów

Nowe badania Całunu Turyńskiego wskazują na Bliski Wschód

Otwarcie Bożego Grobu a Całun Turyński - zagadkowy fenomen
Może on uprawdopodobnić teorię dotyczącą powstania obrazu na Całunie Turyńskim.