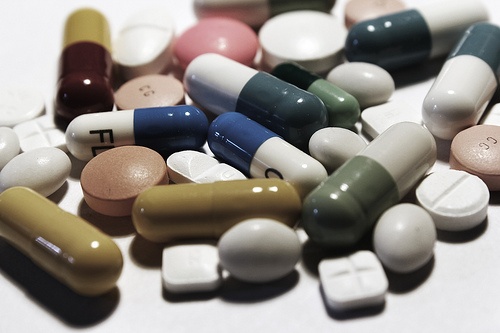
Skutki nadużywania antybiotyków
Pneumokoki, gronkowce, pałeczki zapalenia płuc i inne bakterie błyskawicznie uodporniają się na antybiotyki. Zakażenia szerzą się zwłaszcza w szpitalach. "Dziś coraz częściej mówi się o erze postantybiotykowej" - alarmuje Narodowy Instytut Leków.
"Częste, zwłaszcza u małych dzieci, przeziębienia i katar, a także inne infekcje - zapalenie gardła, krtani, tchawicy, oskrzeli - wywoływane są prawie zawsze przez wirusy, na które antybiotyk nie działa, więc nie tylko nie jest potrzebny, ale dodatkowo może wywołać ciężkie działanie niepożądane i spowodować eliminację flory naturalnej, która w dużej mierze chroni nas przed kolonizacją i zagrożeniem prawdziwym patogenem. Co gorsza, ta naturalna flora, dzięki ciągłemu poddawaniu jej działaniu antybiotyków, staje się oporna i może przekazać tę cechę bakteriom wywołującym ciężkie zakażenie" - tłumaczy przewodnicząca Narodowego Programu Ochrony Antybiotyków w Narodowym Instytucie Leków prof. dr hab. med. Waleria Hryniewicz.
Przypomina zarazem, że w całej Europie nadużywanie antybiotyków jest zjawiskiem powszechnym, a według statystyk uzyskanych w Europejskim Programie Monitorowania Konsumpcji Antybiotyków ESAC (European Surveillance of Antibiotic Consumption), Polska zajmuje pod tym względem miejsce w ścisłej czołówce.
Powodem nadużywania antybiotyków jest według niej niewystarczające diagnozowanie przyczyn dolegliwości pacjenta. "Tylko w 55 proc. przypadków lekarze wiedzą, jaki szczep jest przyczyną zapalenia opon mózgowo-rdzeniowych. W przypadku sepsy czy zapalenia płuc bywa jeszcze gorzej. Tymczasem, dokładna znajomość przeciwnika pozwala leczyć skuteczniej i taniej. Ponadto, lekarze, nawet w praktyce szpitalnej i to w przypadku ciężkich zakażeń, nie zawsze pobierają materiał na posiew, który ma służyć zidentyfikowaniu drobnoustrojów odpowiedzialnych za zakażenie, lub robią to dopiero po niepowodzeniu leczenia. Takie działanie prowadzi do narażenia zdrowia i życia pacjenta, a także do powstawania i rozprzestrzeniania się szczepów opornych" - wyjaśnia Hryniewicz.
Natomiast lekarze pierwszego kontaktu nierzadko przepisują antybiotyk nawet wtedy, kiedy wiedzą, że infekcja ma podłoże wirusowe. "Potwierdziło to badanie przeprowadzone w jednym z województw Polski w ramach Narodowego Programu Ochrony Antybiotyków. Lekarze POZ (podstawowej opieki zdrowotnej - PAP) wyposażeni zostali w szybkie testy diagnostyczne umożliwiające potwierdzenie lub wykluczenie etiologii bakteryjnej zapalenia gardła. (...) Antybiotyk został przepisany w ponad 19 proc. przypadków ujemnego wyniku testu wykluczającego konieczność podania leku z tej grupy" - informuje Hryniewicz.
Wszystko to powoduje, że zagrożenie bakteriami wzrasta. Jak tłumaczy ekspertka, w Polsce średnio około 20 proc. gronkowców złośliwych jest opornych na meticylinę. Na niektórych oddziałach szpitalnych niewrażliwych na antybiotyk bywa nawet 80 proc. tych bakterii. Problemem w Polsce stały się też Klebsiella pneumoniae (pałeczki zapalenia płuc), które poza odpornością na wszystkie beta-laktamy (penicylina, cefalosporyna, karbapenema), są także niewrażliwe na wiele innych grup antybiotyków, a nawet opisano już szczepy tej bakterii odporne na wszystkie antybiotyki.
Z kolei poza szpitalami, najgroźniejsze są niewrażliwe na antybiotyki pneumokoki. "40 proc. izolowanych w Polsce pneumokoków z zapalenia opon mózgowo-rdzeniowych jest opornych na penicylinę. (...) Co gorsze, 20 proc. tych przypadków nie może być leczonych także innymi lekami" - dodaje Hryniewicz.

Bakteria produkuje paracetamol z plastiku
Metoda nie tylko pomoże usunąć odpadki, ale nie wiąże się przy tym prawie z żadną emisją CO2.

Plastiki z recyklingu zawierają wiele szkodliwych substancji
Recycling okazuje się nie być remedium na góry produkowanego plastiku.